Рак кожи
Что такое меланома?
Меланома – это один из видов рака кожи. Источником меланомы являются клетки кожи, которые называются меланоцитами. Для того, чтобы лучше понять меланому, необходимо знать о том, что такое меланоциты, в частности о том, какую функцию они выполняют и что происходит в тех случаях, когда они превращаются в раковые клетки.
Кожа
Кожа является самым большим органом. Кожа защищает от высокой температуры, солнечных лучей, травм и инфекции. Кожа помогает поддерживать температуру тела, сохранять воду и жир, а также вырабатывать витамин Д.
Кожа представлена двумя слоями – эпидермисом и дерма.
Эпидермис в основном представлен плоскими клетками, которые также называют сквамозными клетками. Под сквамозными клетками располагаются так называемые базальные клетки. Нижний слой эпидермиса представлен меланоцитами.
Дерма представлена кровеносными капиллярами, лимфатическими сосудами и подкожными железами. Некоторые из этих желёз продуцируют пот, который помогает в регуляции температуры тела. Другие железы продуцируют кожный жир, который защищает кожу от сухости и поддерживает ее влажность. Пот и кожный жир проникают на поверхность кожи через небольшие отверстия в кожной ткани - так называемые кожные поры.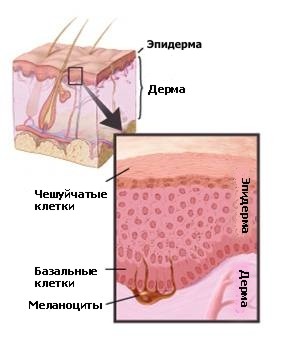
Меланоциты и родинки
Меланоциты продуцируют меланин, пигмент, придающий коже ее естественный цвет. При воздействии на кожу солнечных лучей меланоциты продуцируют больше пигмента, что приводит к появлению загара на коже, или к ее потемнению.
Иногда группы меланоцитов и окружающей ткани образуют доброкачественные опухоли, называемые родинками. (Врачи также называют родинки невусами.) Родинки у людей встречаются очень часто. У большинства из нас от 10 до 40 родинок. Родинки могут быть розовыми, желто-коричневыми, коричневыми, или цвета, очень близкого к нормальному тону кожи человека. У людей с более темной кожей родинки обычно темные. Родинки бывают плоскими или рельефными. Чаще всего они округлые или овальные и в диаметре меньше отверстия в точилке для карандашей. Они могут быть у человека при рождении или появиться позже—обычно до 40 лет. У пожилых людей они часто исчезают. После хирургического удаления родинки обычно не появляются вновь.
Меланома
Меланома возникает в случаях, когда меланоциты (пигментные клетки) становятся злокачественными. Большинство пигментных клеток находятся в коже; в случае начала развития меланомы в коже заболевание называется кожная меланома. Меланома может также развиться в глазу (окулярная или внутриокулярная). Реже меланома возникает в оболочках мозга, в желудочно-кишечном тракте, в лимфатических узлах, или в других органах, в которых имеются меланоциты. Меланомы, возникающие не в коже, а в других органах, не обсуждаются в этой статье. Информационная служба по онкологическим заболеваниям (1-800-4-CANCER) может предоставить информацию об этих типах меланомы.
Меланома является одним из наиболее распространенных онкологических заболеваний. Вероятность ее возникновения возрастает с возрастом, но это заболевание поражает людей всех возрастов. Оно может развиться на поверхности любой кожи. У мужчин меланома часто располагается на туловище (область от плеч до ягодиц) либо на голове и шее. У женщин, она чаще локализуется в области нижней части ног. Меланома реже встречается у людей с черной или более темной кожей. В случаях же, когда она у них развивается, то имеет тенденцию локализоваться под ногтями пальцев рук или ног, либо на ладонях или подошвах ног.
При распространении меланомы раковые клетки могут появиться поблизости от лимфатических узлов. Группы лимфатических узлов разбросаны по всему телу. Лимфатические узлы удерживают бактерии, раковые клетки и другие вредные вещества, попадающие в лимфатическую систему. То, что рак достиг лимфатических узлов, может означать, что раковые клетки распространились в другие органы и части тела, как, например, в печень, легкие или мозг. В таких случаях раковые клетки, из которых состоит новая опухоль, это все те же клетки меланомы, и заболевание называется метастатической меланомой, а не раком печени, легких или мозга.
Меланома: группы риска?
Никому точно неизвестна причина меланомы. Далеко не всегда врачи могут объяснить, почему меланома у кого-то развивается, а у кого-то нет.
Однако исследования показали, люди с определенными факторами риска более склонны к развитию у них меланомы. Фактором риска считается все, что увеличивает вероятность развития заболевания у человека. И, тем не менее, многие из тех, у кого развивается это заболевание, не имеют известных факторов риска.
В ходе исследований выявлены следующие факторы риска по меланоме:
-
Диспластические невусы: Диспластические невусы приобретает злокачественный характер чаще, чем простые родинки. Диспластические невусы встречаются довольно часто, и у многих людей есть несколько таких необычных родинок. Риск меланомы тем выше, чем больше таких диспластических невусов у человека. Особенно высок он для тех, у кого в истории семьи были случаи как диспластических невусов, так и меланомы.
-
Много (более 50) простых родинок: Наличие большого числа родинок увеличивает риск развития меланомы.
Светлая кожа: Меланома чаще встречается у людей со светлой коже, которая легко сгорает и покрывается веснушками (у таких людей к тому же обычно рыжие или белокурые волосы и голубые глаза) по сравнению с теми, у кого темная кожа. У белых людей меланома встречается намного чаще, чем у черных, возможно потому, что светлая кожа легче повреждается солнечными лучами. -
Наличие в личной истории меланомы или рака кожи: У людей, которых лечили от меланомы, высок риск повторной меланомы. Иногда, у человека развивается более двух меланом. Люди,у которых был один или более случаев простого рака кожи (базально-клеточная карцинома или сквамозно-клеточная карцинома) относятся к группе повышенного риска по меланоме.
-
Меланома в истории семьи: Меланома иногда становится семейным заболеванием. Наличие двух или более близких родственников с этим заболеванием является фактором риска. Около 10 процентов всех пациентов с меланомой имеют члена семьи с этой болезнью. Когда меланома становится семейным заболеванием, всех членов семьи необходимо регулярно обследовать.
-
Ослабленная иммунная система: Люди, у которых иммунная система ослаблена вследствие каких-либо перенесенных онкологических заболеваний, после применения лекарств после трансплантации органа, или по причине ВИЧ, относятся к группе повышенного риска развития меланомы.
Солнечные ожоги тяжелой степени, с волдырями: Те, у кого в детстве или в подростковом возрасте был по меньшей мере один солнечный ожог тяжелой степени с волдырями, относятся к группе повышенного риска по меланоме. По этой причине врачи советуют родителям защищать кожу детей от солнца. Такая защита может снизить риск развития меланомы в дальнейшей жизни. Солнечные ожоги во взрослом возрасте также являются фактором риска для меланомы. -
Ультрафиолетовое облучение: Специалисты уверены, что рост числа случаев меланомы в мире в большей степени связан с увеличением продолжительности времени, пребывания людей на солнце. Болезнь также наиболее распространена среди тех, кто живет в местностях, подвергающихся воздействию высоких доз ультрафиолетовой радиации от солнца. В Соединенных Штатах, например, меланома наиболее распространена в Техасе по сравнению с Миннесотой, где солнечные лучи не так сильны. Ультрафиолетовая солнечная радиация вызывает преждевременное старение кожи, а также повреждение кожи, которое может привести к меланоме. Искусственные источники ультрафиолетовой радиации, такие как солнечные лампы и аппараты для искусственного загара, также могут вызвать повреждение кожи, тем самым, повышая риск меланомы. Врачи советуют ограничить время пребывания под воздействием естественного ультрафиолетового облучения и избегать воздействия его искусственных источников.
Людям, обеспокоенным возможностью развития меланомы, следует обратиться по этому поводу к своему доктору и поговорить об этом заболевании, о симптомах, указывающих на него, и о соответствующем графике осмотров. Рекомендации доктора будут основаны на личной и семейной истории человека, его медицинской истории и других факторах риска.
Признаки и симптомы
Часто первым признаком меланомы является изменение размера, формы, цвета и чувствительности уже имеющейся родинки. У большинства меланом есть черный или темно-синий ареал. Меланома может также появиться в виде новой родинки. Она может быть черной, необычной или “уродливой”.
Если у вас возник вопрос или озабоченность по поводу образований на вашей коже, обратитесь к вашему доктору. Не используйте приведенные далее фотографии для того, чтобы поставить диагноз самостоятельно. Фотографии – это полезные примеры, но они не заменят врачебное обследование.
Меланомы на ранних стадиях могут быть обнаружены, когда уже имеющаяся родинка слегка изменяется, например, когда формируется новый черный ареал. Вновь образовавшиеся тонкие чешуйки и зуд в родинке также являются распространенными симптомами ранней меланомы. При дальнейшем развитии меланомы структура родинки может измениться. Например, она может стать твердой или бугорчатой. Чувствительность меланом может отличаться от чувствительности обычных родинок. На более поздних стадиях опухоли могут зудеть, сочиться или кровоточить. Однако, меланомы обычно не вызывают боли.
Обследование кожи часто является частью рутинного обследования в медицинском учреждении. Люди также сами могут проверить свою кожу на предмет новых наростов или других изменений. Изменения в коже, такие как изменение родинки, должны быть обязательно немедленно доведены до сведения медиков. Человека, возможно, направят к дерматологу, врачу, который специализируется на лечении болезней кожи.
Меланома излечима, если диагностирована и лечится на стадии, когда опухоль не развита и неглубоко проникла в кожу. Однако, если не удалить меланому на ранней стадии, раковые клетки могут прорасти внутрь через поверхность кожи в здоровые ткани. Когда меланома становится плотной и глубоко проросшей, заболевание часто распространяется на другие части тела и органы, становясь трудно контролируемым.
Те, у кого была меланома, относятся к группе риска развития новой меланомы. Люди из группы риска по любому фактору должны регулярно обследовать свою кожу как самостоятельно, так и в медицинском учреждении.
Диспластические невусы
У многих людей есть какие-то необычно выглядящие родинки (называемые диспластическими невусами или атипичными родинками), которые в большей степени, чем нормальные родинки склонны к превращению в меланому. У большинства из тех, у кого есть диспластические невусы, таких необычных родинок несколько; но есть и такие у кого их много. Людям с диспластическими невусами и обслуживающим их медицинским работникам необходимо регулярно обследовать эти родинки, чтобы следить за изменениями.
Диспластические невусы часто выглядят очень похожими на меланому. Врачи, прошедшие специальную подготовку в области кожных болезней, наиболее квалифицированы для того, чтобы решить, продолжать ли наблюдать за необычно выглядящей родинкой или удалить ее и исследовать на предмет наличия раковых клеток.
В некоторых семьях у многих членов большое число диспластических невусов, и у некоторых – была меланома. Члены таких семей относятся к группе очень высокого риска по меланоме. Врачи часто рекомендуют им проходить многократные осмотры (каждые 3 - 6 месяцев), чтобы любые проблемы были выявлены на ранней стадии. Врачи также могут сделать фотографию кожи человека для более наглядной демонстрации изменений.
Диагностика
Если у врача возникли подозрения, что пятно на коже является меланомой, пациенту необходимо провести биопсию. Биопсия – это единственный способ поставить точный диагноз. При этой процедуре врач старается удалить все выглядящие подозрительными разрастания. Это инцизионная биопсия. В случае, если разрастание слишком большое чтобы его полностью удалить, врач берет образец ткани. Врач никогда не станет “сбривать” или прижигать разрастание, которое может оказаться меланомой.
Биопсия, как правило, может быть сделана в кабинете врача под местной анестезией. Затем патологоанатом исследует ткань под микроскопом для выявления раковых клеток. Иногда полезно показать образец ткани нескольким патологоанатомам.
Определение стадии
Если поставлен диагноз меланома, врачу необходимо узнать до какой степени, или стадии, развилось заболевание, прежде чем планировать его лечение. Определение стадии - это осторожная попытка узнать, какова толщина опухоли, насколько глубоко проросла меланома в кожу, и распространились ли клетки меланомы в ближайшие лимфоузлы или другие части тела. Врач, возможно, удалит ближайшие лимфоузлы для исследования на предмет раковых клеток. (Такое хирургическое вмешательство рассматривается как часть лечения, потому что удаление злокачествленных лимфоузлов может способствовать контролю над заболеванием.) Помимо этого, врач проводит тщательное физическое обследование, и, если опухоль утолщенная, может направить на рентгенологическое обследование грудной клетки, анализы крови,сканирование костей, печени и мозга.
Стадии меланомы
Для характеристики меланомы используют следующие стадии:
-
Стадия 0: На стадии 0 клетки меланомы обнаруживаются только во внешнем слое клеток кожи и не проросли в более глубокие слои.
-
Стадия I: Меланома на стадии I небольшой толщины:
Опухоль не более 1 миллиметра толщиной. Внешний слой (эпидермис) кожи может оказаться поцарапанным. (Это называется изъязвлением).
Или опухоль достигает 1-2 миллиметров в диаметре. Изъязвления не наблюдается.
Клетки меланомы не распространились на близлежащие лимфоузлы. -
Стадия II: Опухоль по меньшей мере 1 миллиметр толщиной:
Опухоль толщиной от 1 до 2 миллиметров. Нет изъязвления .
Или толщина опухоли более 2 миллиметров. Возможно наличие изъязвления.
Клетки меланомы не распространились на близлежащие лимфоузлы. -
Стадия III: Клетки меланомы распространились на близлежащие ткани:
Клетки меланомы распространились на один или более близлежащих лимфоузла.
Или, клетки меланомы распространились на ткани в непосредственной близости от первоначальной опухоли, но не на близлежащие лимфоузлы. -
Стадия IV: Клетки меланомы распространились на другие органы, на лимфоузлы, либо на области кожи, отдаленные от первоначальной опухоли.
Рецидив: Рецидив заболевания означает, что рак вернулся (рецидивировал) после лечения. Он может вернуться на место первоначальной локализации или на другую часть тела.
Лечение
Врач может расписать возможные виды лечения на выбор и обсудить с пациентом результаты, ожидаемые в каждом случае. Врач и пациент совместными усилиями могут разработать план лечения, удовлетворяющий потребностям пациента. Терапия меланомы зависит от стадии заболевания, возраста и общего состояния здоровья пациента, а также от других факторов.
Люди с меланомой обычно проходят лечение у целой группы специалистов. В группу могут входить дерматолог, хирург,врач-онколог, радиолог-онколог и пластический хирург.
Подготовка к лечению
Пациенты с меланомой часто желают активно участие в принятии решений относительно медицинского уходa за ними. Они хотят знать все, что только возможно о своей болезни и о том, какое лечение могут выбрать. Однако, шок и стресс, вызванные диагнозом меланомы, мешают им сосредоточиться и задать врачу все необходимые вопросы. Часто полезно составить список вопросов до визита к врачу. Чтобы запомнить все, что говорит доктор, пациенты могут делать во время беседы записи или попросить разрешения использовать магнитофон. Некоторые желают, чтобы член семьи или друг присутствовали во время разговора с врачом—для того, чтобы они участвовали в обсуждении, делали записи или просто послушали.
Нет необходимости задавать все вопросы или понимать все ответы сразу. У пациентов будут еще другие возможности попросить врача объяснить что-то непонятное или предоставить больше информации.
Методы лечения
Пациентам с меланомой могут назначить хирургическое лечение, химиотерапию, биологическую терапию или лучевую терапию. Возможно также назначение комбинированного лечения.
На любой стадии заболевания пациенты с меланомой могут получать лечение для контроля боли и других симптомов рака, для облегчения побочных эффектов основной терапии, а также для решения эмоциональных и практических проблем. Такое лечение называется симптоматическим, поддерживающим или паллиативным уходом.
Хирургическое лечение
Хирургическая операция – это традиционное лечение меланомы. Хирург удаляет опухоль и часть здоровой ткани вокруг нее. Эта процедура уменьшает вероятность того, что раковые клетки останутся в ткани вокруг опухоли. Ширина и глубина околоопухолевой ткани, которую необходимо удалить, зависят от толщины меланомы и того, насколько глубоко она проникла в кожу:
-
Очень тонкую меланому врач может полностью удалить во время биопсии. Последующая операция возможно не понадобится.
-
Если меланома не была полностью удалена во время биопсии, врач уберет остатки опухоли. В большинстве случаев дополнительная операция делается для того, чтобы удалить выглядящую здоровой ткань вокруг опухоли (называемую каймой), чтобы удостовериться в том, что все клетки меланомы удалены. Это во многих случаях необходимо, даже если меланома тонкая. Чем толще меланома, тем больше удаляемая кайма ткани.
-
При удалении большого участка кожи хирург, возможно, будет делать пересадку кожи. Для этой процедуры врач использует кожу с другой части тела для замещения удаленного участка кожи.
Ближайшие к опухоли лимфатические узлы могут быть удалены, потому что рак может распространяться через лимфатическую систему. Если патологоанатом обнаруживает раковые клетки в лимфатических узлах, это может означать, что болезнь распространилась на другие части тела. Две процедуры обычно используются для удаления лимфатических узлов: -
Биопсия дозорного лимфоузла—Биопсия дозорного лимфоузла производится после биопсии меланомы, но перед расширенным иссечением опухоли. Радиоактивное вещество вводится посредством инъекции рядом с меланомой. Хирург следит за движением вещества на экране компьютера. Первый лимфоузел(лы), куда попадает вещество, называется дозорным лимфоузлом(лами). (Изучение с помощью получения рентгеновского изображения называется лимфосцинтиграфией). Процедура определения дозорного лимфоузла(ов) называется картированием дозорного лимфоузла). Хирург удаляет дозорный узел(лы) для проверки на наличие раковых клеток.
-
При наличии в дозорном узле раковых клеток хирург удаляет оставшиеся лимфатические узлы в этой области. Однако, если в дозорном узле нет раковых клеток, дополнительные лимфоузлы не удаляются.
Иссечение лимфоузла—Хирург удаляет все лимфоузлы в области меланомы.
Терапия может быть проведена после операции, с целью уничтожения оставшихся в организме раковых клеток. Такое лечение называется адъювантной/вспомогательной терапией. Пациенту может быть проведена биологическая терапия.
Хирургия, в целом, неэффективна для контроля меланомы, распространившийся на другие части тела. В таких случаях врачи могут использовать другие методы лечения, такие как химиотерапия, биологическая терапия, лучевая терапия, а также сочетание этих методов.
Химиотерапия
Химиотерапия, использование медикаментов для уничтожения раковых клеток, иногда применяется для лечения меланомы. Медикаменты обычно назначаются циклами: за периодом лечения следует период восстановления, затем - следующий период лечения, и так далее. Чаще всего пациент получает химиотерапию амбулаторно (в больничных условиях, в кабинете врача или дома). Однако, в зависимости от того, какие препараты назначаются, а также от общего состояния здоровья пациента, может понадобиться кратковременная госпитализация.
Людям с меланомой химиотерапия может проводиться одним из следующих способов:
Через рот или инъекционно—при любом способе лекарство попадает в кровоток и перемещается по организму.
Перфузия изолированной конечности (также называемая изолированная артериальная перфузия)—При меланоме на руке или на ноге химиотерапевтические препараты вводятся непосредственно в кровоток этой конечности. Ток крови к конечности и от нее на время останавливается. Это позволяет большей части препарата достичь опухоли напрямую. Таким образом, достигается наибольшая эффективность химиотерапии в этой конечности.
Лекарства иногда подогревают перед инъекцией. Этот вид химиотерапии называется гипертермической перфузией.
Биологическая терапия
Биологическая терапия (также называемая иммунотерапия) – это вид лечения с использованием иммунной системы организма напрямую или опосредованно, для борьбы с раком или уменьшения побочных эффектов от лечения рака. При биологической терапии меланомы используются вещества, называемые цитокинами. В норме организм производит цитокины в небольших количествах в ответ на инфекционные и другие заболевания. Современные лабораторные технологии позволяют ученым производить цитокины в больших количествах. В некоторых случаях биологическая терапия, назначаемая после хирургического вмешательства, помогает предотвратить рецидив меланомы. Пациентам с метастатической меланомой или с высоким риском рецидива после операции можно рекомендовать интерферон-альфа и интерлейкин-2 (также называемый IL-2 или альдеслейкин).
Лучевая терапия
Лучевая терапия (также называемая радиотерапией) использует излучение высокоэнергетического источника для уничтожения раковых клеток. Большое устройство направляет радиационное излучение на организм. Обычно пациент проходит такое лечение в больнице или клинике, по пять дней в неделю в течение нескольких недель. Лучевая терапия может использоваться для содействия в процессе контроля над меланомой, распространившейся на мозг, кости и другие части тела. Эта терапия сокращает опухоль и облегчает симптомы.
Выбор лечения в зависимости от стадии
Далее приведено краткое описание видов лечения наиболее часто применяющихся для каждой стадии. (Другие виды лечения иногда также могут подойти.)
Стадия 0
Людям с меланомой на стадии 0 может быть сделана небольшая операция по удалению опухоли и незначительной части окружающих тканей.
Стадия I
Пациентам с меланомой на стадии I может быть проведена операция по удалению опухоли. Хирург может также удалить до 2 сантиметров (3/4 дюйма) ткани вокруг опухоли. Для закрытия области образовавшейся раны пациенту может понадобиться пересадка кожи.
Стадия II или Стадия III
Людям с меланомой в стадиях II или III может быть проведена операция по удалению опухоли. Хирург может также удалить до 3 сантиметров (1 1/4 дюйма) прилежащих тканей. Для закрытия области раны может понадобиться пересадка кожи. Иногда хирург удаляет близлежащий лимфоузел.
Стадия IV
Людям с меланомой в стадии IV часто предоставляется паллиативный уход. Целью паллиативного ухода является помощь пациенту, чтобы он почувствовал себя лучше—физически и эмоционально. Этот вид лечения направлен на контролирование боли и других симптомов, а также на уменьшение побочных эффектов терапии (таких как тошнота), а не на продление жизни.
Пациенту может быть сделано что-нибудь из приведенного далее:
Операция по удалению лимфоузлов, содержащих раковые клетки, или по удалению опухолей, распространившихся в другие части тела. Лучевая терапия, биологическая терапия или химиотерапия для облегчения симптомов.
Рецидив меланомы
Лечение рецидива меланомы зависит от того, куда возвращается рак, какое лечение пациент уже получил и от других факторов. Как при меланоме IV стадии лечение обычно не излечивает меланому, которая возвращается. Паллиативный уход часто является важным элементом плана терапии. Многим пациентам предоставляется паллиативный уход для облегчения симптомов, и в то же время они проходят противораковое лечение для замедления прогрессирования болезни. Некоторые больные получают только паллиативное лечение для улучшения их качества жизни посредством облегчения боли, тошноты и других симптомов.
Пациенту может быть сделано что-нибудь из приведенного далее:
- Операция по удалению опухоли
- Лучевая терапия, биологическая терапия либо химиотерапия для облегчения симптомов
- Тепловая химиотерапия с введением препаратов непосредственно в опухоль
Побочные эффекты лечения
Так как при лечении повреждаются здоровые клетки и ткани, иногда развиваются нежелательные побочные эффекты. Эти побочные эффекты зависят от многих факторов, включая локализацию опухоли, а также вид и степень интенсивности лечения. Побочные эффекты могут быть разными у разных пациентов, и могут даже меняться от одного курса лечения к другому. До начала лечения медики объяснят возможные побочные эффекты и предложат пациенту варианты того, как с ними справляться.
Хирургическое лечение
Побочные эффекты хирургического лечения зависят в основном от размера и локализации опухоли, а также от степени сложности операции. Несмотря на то, что в первые несколько дней после операции пациенты могут чувствовать боль, эта боль может контролироваться лекарствами. Пациенты могут свободно обсудить вопрос о уменьшении боли с врачом или медсестрой. Также большинство пациентов в течение определенного времени чувствуют себя уставшими или слабыми. Период времени, необходимый для выздоровления после операции, у каждого пациента свой.
Образование шрамов может также вызывать озабоченность некоторых пациентов. Во избежание образования больших шрамов врачи удаляют как можно меньше ткани (в то же время так, чтобы не допустить рецидива). В большинстве случаев шрам после операции по удалению меланомы на ранней стадии –это небольшая линия (часто от 1 до 2 дюймов длиной), которая со временем исчезает. Заметность шрама зависит от того, где была меланома, насколько хорошо у пациента происходит заживление, а также от того, развиваются ли у пациента выпуклые шрамы, называемые келоидами. Когда опухоль большая и широкая, врач обязан удалить больше окружающей кожи и других тканей (включая мышцы). Несмотря на то, что пересадка кожи уменьшает шрамы, вызванные удалением больших разрастаний, эти шрамы все-таки останутся достаточно заметными.
Операция по удалению лимфоузлов из подмышечной впадины или паховой области могут нанести вред лимфатической системе и замедлить ток лимфатической жидкости в руке или ноге. Лимфатическая жидкость может скопиться в конечности и вызвать отек (лимфедему). Врач или медсестра могут предложить физические упражнения или другие способы для уменьшения отека, если это становится проблематичным. Кроме того, организму труднее справляться с инфекцией в конечности после удаления близлежащих лимфоузлов, поэтому пациенту потребуется защищать ногу или руку от порезов, царапин, ушибов, укусов насекомых или ожогов, которые могут привести к инфекции. В случае, если инфекция развивается, пациент должен срочно обратиться к врачу.
Химиотерапия
Побочные эффекты химиотерапии зависят в основном от специфических лекарств и дозировки. В целом, противораковые препараты повреждают клетки, которые быстро делятся, особенно:
Клетки крови: Эти клетки борятся с инфекцией, помогают в процессе свертывания крови и транспортируют кислород ко всем частям тела. Когда лекарства поражают клетки крови, пациенты становятся более восприимчивыми к инфекциям, у них легко возникают ушибыи развиваются кровотечения, они могут чувствовать себя очень слабыми и уставшими.
Клетки корней волос: Химиотерапия может привести к потере волос. Волосы отрастают вновь, но новые волосы могут отличаться по цвету и структуре.
Клетки, выстилающие пищеварительный тракт: Химиотерапия может вызвать потерю аппетита, тошноту и рвоту, диарею, раны во рту и на губах. Многие из этих побочных эффектов можно контролировать медикаментами.
Биологическая терапия
Побочные эффекты от биологической терапии варьируют в зависимости от типа лечения. Эти вида лечения могут вызвать гриппоподобные симптомы, такие как озноб, жар, боль в мышцах, слабость, потеря аппетита, тошноту, рвоту и диарею. У пациентов может также развиться кожная сыпь. Эти проблемы могут стать серьезными, но они проходят после прекращения лечения.
Лучевая терапия
Побочные эффекты лучевой терапии зависят от объема полученной радиации и от области, которую лечат. Побочные эффекты, которые могут проявиться в области, которую лечат, включают покраснение или сухость кожи и потерю волос. Лучевая терапия может также стать причиной утомления. И хотя побочные эффекты лучевой терапии могут быть неприятны, врач обычно в состоянии контролировать их. Также полезно знать, что в большинстве случаев побочные эффекты временны.
Питание
Пациенты с меланомой могут чувствовать неприязнь к еде, особенно если им неудобно или они устали. К тому же, побочные эффекты лечения, такие как плохой аппетит, тошнота или рвота, могут стать проблемой. Вкусовые ощущения могут измениться. И, несмотря на это, пациент должен стараться хорошо питаться во время противоракового лечения. Таким пациентам необходимо достаточное количество калорий для того, чтобы сохранять хороший вес и белковый состав для поддержания сил. Хорошее питание часто помогает людям с онкологическим заболеванием лучше себя чувствовать и сохранять больше энергии.
Последующий уход
У пациентов с меланомой высок риск развития новых меланом. У некоторых также есть вероятность рецидива первоначальной меланомы в близлежащих тканях или других частях тела.
Для повышения шансов выявления новой или рецидивирующей меланомы на как можно ранней стадии, пациентам необходимо следовать графику посещений врача дл регулярных осмотров. Многократные осмотры особенно важны для пациентов, у которых имеются диспластические невусы или меланома в истории семьи.

